Hemoliza Co To
Hemoliza Co To: Proces rozkładu hemoglobiny i jej uwolnienia do osocza krwi nazywany jest hemolizą krwi. Zjawisko to można przypisać wielu czynnikom. Chociaż hemoliza może przebiegać bezobjawowo, ciężkie przypadki często prowadzą do rozwoju niedokrwistości hemolitycznej. W wielu przypadkach hemoliza w surowicy objawia się podwyższonym MCV.
Zacznijmy od tego, czym jest hemoliza krwi?
Podczas hemolizy krwi czerwone krwinki ulegają przedwczesnemu i nieefektywnemu zniszczeniu. Konsekwencją tej procedury jest uwolnienie krwinek z hemoglobiny do osocza. Może to powodować wiele objawów i stanowić poważne ryzyko.
Średnia długość życia komórek krwi wynosi 120 dni. Ulegają samozniszczeniu i po tym okresie są zastępowane przez nowe komórki. Jeśli jednak z jakiejkolwiek przyczyny zaczną się szybciej rozpuszczać, organizm nie będzie w stanie wytwarzać nowych erytrocytów w tempie wystarczającym, aby zapobiec anemii i różnym potencjalnie śmiertelnym powikłaniom w ostrych stadiach choroby.
Hemoliza i zaburzenia krwi
Niektóre dziedziczne i nabyte choroby krwi oraz procesy mogą powodować przedwczesną śmierć czerwonych krwinek. Przykłady niedoborów enzymatycznych, które mogą wystąpić w komórkach krwi, obejmują niedobór kinazy pirogronianowej i niedobór G6PD.

Inną kategorią są nieprawidłowości błony erytrocytów, w szczególności wrodzona owalocytoza i wrodzona sferocytoza. Ponadto talasemia i niedokrwistość tarczycy mogą powodować hemolizę. Nadmierna agregacja płytek krwi może następnie wynikać z komórek tarczycy, prowadząc do zatorowości żylnej.
2.1. Przyczyny: Jakie są przyczyny degradacji komórek krwi?
Chociaż najczęstszą nabytą przyczyną hemolizy są czynniki autoimmunologiczne, immunologiczne i hemolityczne, takie jak reakcja organizmu na przetoczoną krew, do innych potencjalnych przyczyn zalicza się reumatoidalne zapalenie stawów, niedokrwistość autohemolityczna, choroba hemolityczna noworodka i ogólnoustrojowe zapalenie naczyń.
Dodatkowe możliwe etiologie hemolizy obejmują:
Potencjalnymi przyczynami są kontakt chemiczny, infekcja bakteryjna, infekcja pasożytnicza, napadowa nocna hemoglobinuria, zaburzenia krwi, wzmożona aktywność fizyczna i przyczyny mechaniczne (np. wszczepienie sztucznej zastawki serca).
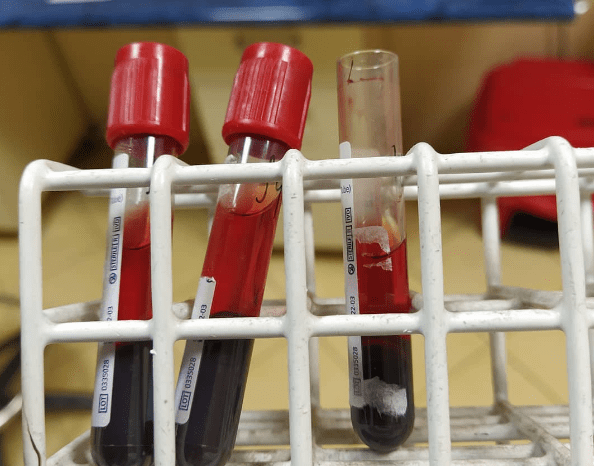
Różne odmiany hemolizy
Hemoliza może zachodzić zarówno w krwi endogennej, jak i w próbkach krwi pobranych od pacjentów. Zatem klasyfikacja odróżnia hemolizę in vitro (która zachodzi poza żywym organizmem, na przykład w wyniku niewłaściwego przygotowania próbki krwi do badania) od hemolizy in vivo (która zachodzi w żywym organizmie, jak w przypadku wrodzonych lub nabytych hemoliza opisana wcześniej).
Objawy niedokrwiennej utraty krwi
Spektrum objawów może się różnić w zależności od przyczyny zniszczenia czerwonych krwinek. Histoliza może prowadzić do rozwoju hiperbilirubinemii, w szczególności zespołu Gilberta, ze względu na ułatwienie uwalniania bilirubiny poprzez rozpad erytrocytów, co z kolei wywołuje żółtaczkę.
Analiza surowicy pod kątem hemolizy
Hemlizę można zdiagnozować na podstawie badania krwi. Dane morfologiczne zapewniają wgląd w przedwczesny rozkład komórek krwi. Najbardziej rozpowszechnionym wskaźnikiem hemolizy jest podwyższona średnia objętość erytrocytów (MCV). Regularnie obserwuje się znaczną redukcję lub wyczerpanie liczby erytrocytów.

Diagnostyka molekularna
W postawieniu prawidłowego rozpoznania mogą pomóc typowe objawy kliniczne. Badania laboratoryjne mogą wykryć wzrost stężenia kwasu mlekowego, hiperbilirubinemię i anemię.
Kluczowe znaczenie dla rozpoznania hemolizy ma identyfikacja retikulocytów (niedojrzałych form erytrocytów) w nadmiernych ilościach. Sugeruje to wzrost syntezy ROBC. Dodatkowo obserwuje się zwiększenie transportu dehydrogenazy mleczanowej (LDH) i zmniejszenie stężenia niezwiązanej haptoglobiny. Nie jest niczym niezwykłym wzrost liczby czerwonych krwinek.





